医療需要予測から見る今後の医院・クリニック4つの生存戦略


厚生労働省が公開している令和6(2024年)の簡易生命表 によると、男性の平均寿命は81.09歳、女性は87.13歳となっています。
平均寿命に関しては、2020年以降はほぼ横ばいに推移しています。
超高齢化社会であることは言うまでもなく、平均寿命の延伸に伴い、2040年までに85歳以上の人口増加が顕著となることが予想されます。
このような医療需要予測は、長期的に医院・クリニックが生き残るうえで、大きなヒントとなります。
そこで、今回は医療需要予測から考えられる、今後の医院・クリニックの生存戦略についてお伝えします。
あくまで、今後の傾向に関する話なので参考程度に捉えてください。
2040年までに起きる日本の医療業界の変化|医療需要予測2つの大きなポイント

まずは、医療需要予測から、2040年までに確実に起こると考えられる医療業界の変化についてお伝えします。
85歳以上が激増することで救急搬送と在宅医療需要が増加する
冒頭でお伝えした通り、2040年までには、85歳以上人口を中心とした高齢化と、生産年齢人口(15~64歳)の減少が顕著になると言われています。
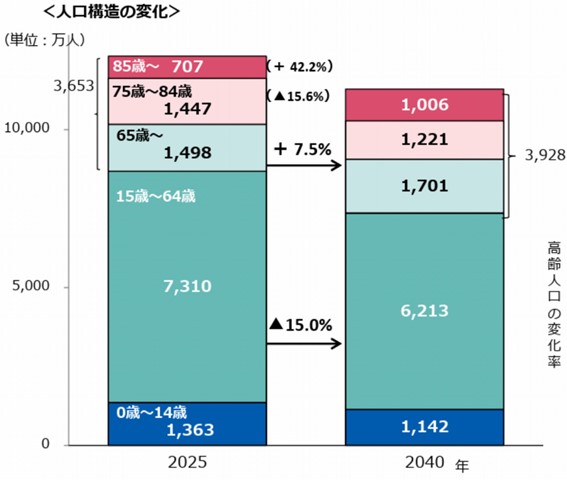
※厚生労働省「新たな地域医療構想の現時点の検討状況について(報告) 」より抜粋
85歳以上の人口が増えるということは、高齢者特有の医療・介護の複合ニーズが強くなることを示しています。
実際に、2020年から2040年にかけて、85歳以上の救急搬送は75%増加し、85歳以上の在宅医療需要は62%増加することが見込まれています。
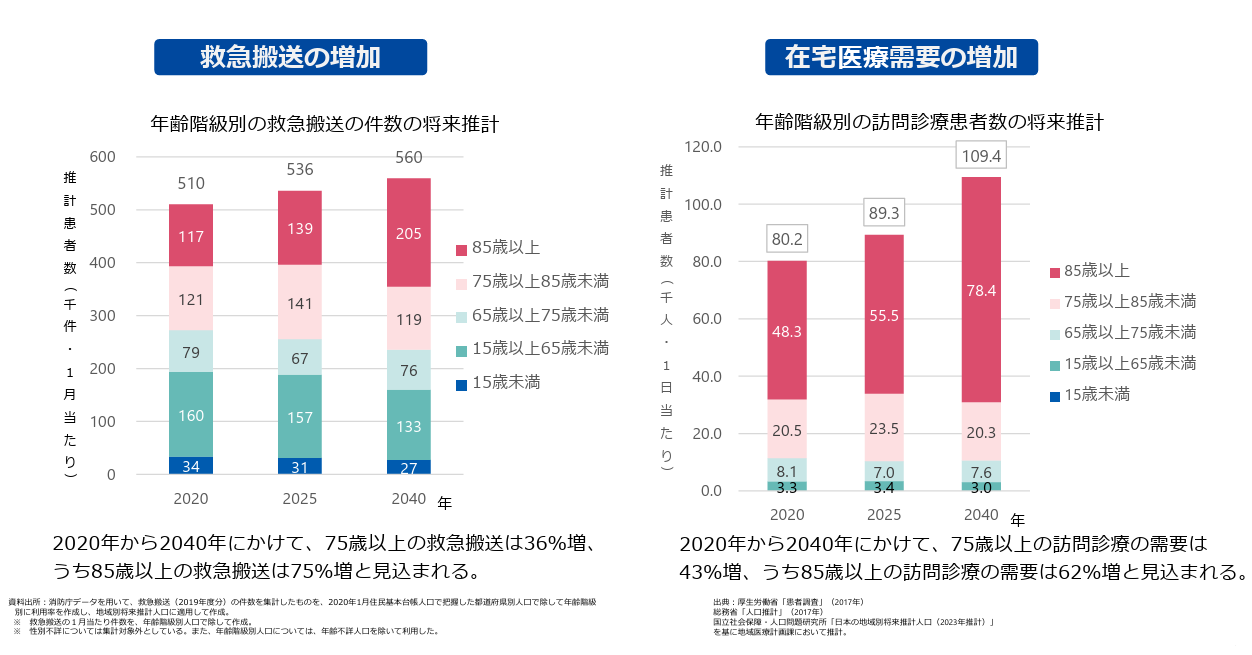
※厚生労働省「新たな地域医療構想の現時点の検討状況について(報告) 」より抜粋
一方で、多くの医療資源を要する手術件数は、2020年から2040年にかけて半数以上の構想区域で減少が見込まれています。
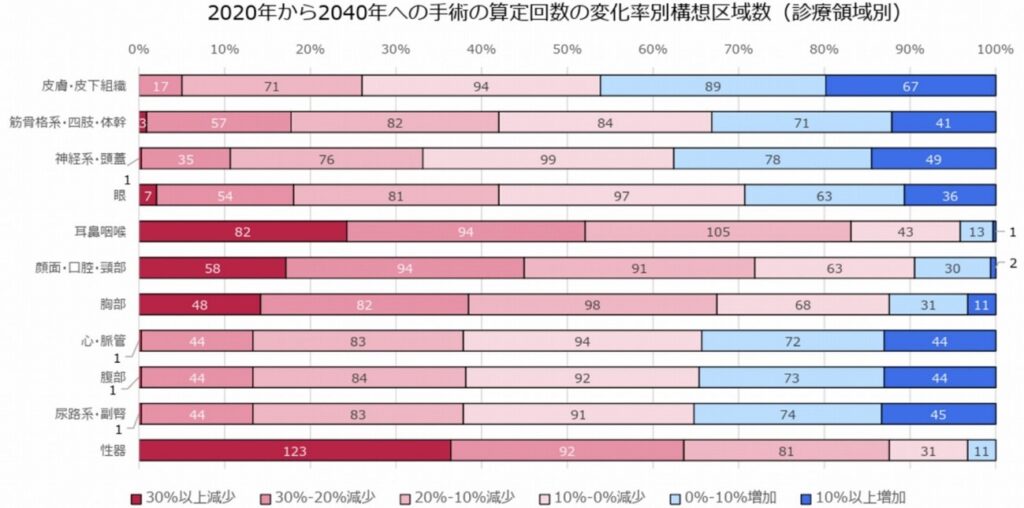
※厚生労働省「新たな地域医療構想の現時点の検討状況について(報告) 」より抜粋
急性期疾患の治療や高度な手術といった「治す医療」がなくなることは、さすがにあまり考えられません。
ただ、生産年齢人口の減少に拍車がかかれば、従来の手術や外来医療の需要は、どうしても下がります。
つまり、単一の医療サービスだけでなく、介護施設や訪問看護、ケアマネジャーとの連携が不可欠な「支える医療」が強く求められると推測できます。
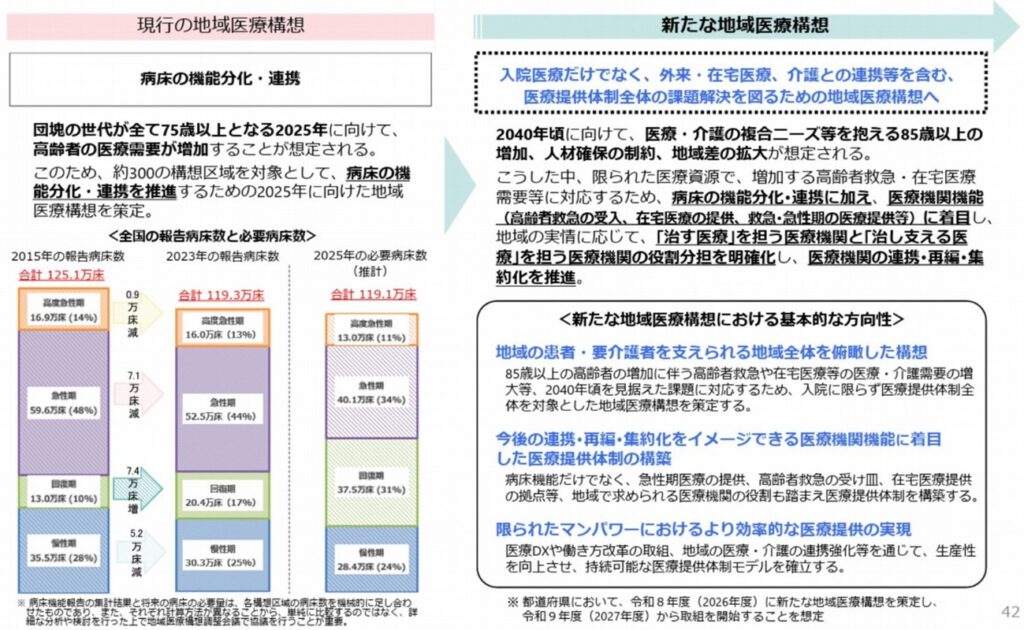
※厚生労働省「新たな地域医療構想の現時点の検討状況について(報告) 」より抜粋
実際に、上図のように、国が掲げる地域医療構想にも変化があります。
地域医療構想とは、人口の変化を踏まえ、医療機関の機能分化と連携を進め、良質な医療を効率的に提供できる体制を確保するための取り組みです。
2025年までを目標とした従来の地域医療構想が、主に病院の病床機能(急性期・回復期・慢性期)の再編に焦点を当てていたものでした。
しかし、新たな構想は2040年を見据え、その範囲を外来医療、在宅医療、介護連携まで含めた地域全体の医療提供体制へと拡大しています。
今後の医療業界は、地域全体でいかに機能的なネットワークを構築するかが問われる時代になると考えられます。
生産年齢人口の減少で人手不足がより深刻に
医療業界の人手不足は以前から問題視されていますが、今後も生産年齢人口の減少に拍車がかかるため、人手不足の問題は一層深刻になると考えられます。
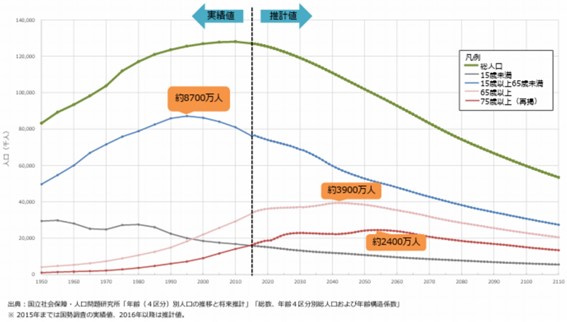
※厚生労働省「政策からみた在宅医療の現状について 」より抜粋
上図の人口動態を見ると、2040年は「団塊ジュニア世代」が65歳以上となり、日本の高齢者人口が歴史上最大となる年です 。
一方で、生産年齢人口は、2025年以降も減少が加速することが見込まれています。
医療業界に限らず、すべての業界において若手スタッフの採用が厳しくなることは、容易に想像できます。
特に、中小規模の医療法人は、何らかの採用の工夫をしたり、風通しのいい職場を醸成したりしない限り、人材確保が容易ではありません。
それにも関わらず、医療・介護職種の人材は、現在より多く必要となる社会になっていきます。
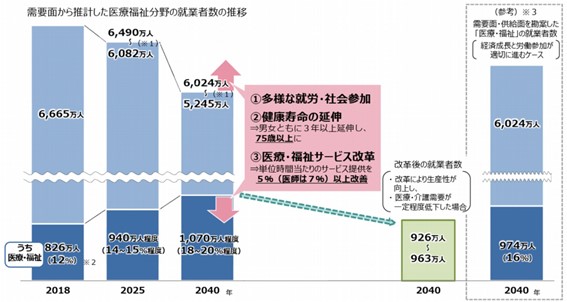
※厚生労働省「新たな地域医療構想の現時点の検討状況について(報告) 」より抜粋
上図のように、2025年には、医療・福祉分野の就業者数が全就業者数の14~15%が必要であることに対して、2040年には18~20%が必要とされる見込みです。
医療業界内で人材獲得競争が激しくなることはもちろん、他業界へ就職する選択肢のある医療事務は、他業界とも競争になるでしょう。
実際、すでに医療事務は看護師やPT、ST、OT以上に採用難易度が上がっている印象があります 。
医療需要予測から見る今後の医院・クリニック4つの生存戦略

上記の医療業界の変化は、人口動態というほぼ確実に起こるデータが根拠になっていため、避けては通れない課題です。
そこで、医療需要予測を踏まえた具体的な生存戦略を解説します。
在宅医療(訪問診療)に参入する
診療科目や治療方針によって向き不向きはありますが、在宅医療(訪問診療)を受ける患者さんの数は今後も伸び続けるのはほぼ確実です。
実際に、外来診療だけでは収益に限界を感じていたクリニックが在宅医療に参入して、地域に貢献しながら経営を安定させた事例は少なくありません。
特に在宅医療のニーズはあるが、競合が少ないエリアで開始して、大幅な増収増益を図ることができたクリニックがあります。
診療報酬についても、質の高い在宅医療を提供する医療機関への評価が手厚くなっています。
例えば、看取り実績や緊急往診体制を評価する「在宅療養支援診療所」の施設基準を満たすことで高い診療報酬が算定できます。
その他、在宅医療関連の診療報酬がいくつか新設されています。
在宅医療の開業については、以下の記事をご覧ください。
かかりつけ医として地域医療連携の中核を担う
国の新たな地域医療構想が示す通り、今後のクリニックは、かかりつけ医として、地域の医療機関と連携が取れるかどうかが重要になります。

地域間の連携を強化することで、大病院などを紹介できますし、逆に大病院から紹介してもらえることもあります。
例えば、急性期治療を終えたものの、まだ継続的なフォローが必要な患者を病院から紹介してもらうようなことです。
これにより、クリニックは安定的に来院患者数を確保できるでしょう。
また、85歳以上の高齢者の割合が増えることを考えると、地域の介護施設や訪問看護ステーションとの連携も欠かせません。
こうした多職種連携を円滑に進めるためには、ICTの活用が効果的です。
地域の医療情報連携ネットワークに参加し、電子カルテや患者情報を安全に共有できるシステムを導入すれば、最適な医療機関への案内がスムーズになります。
また、紹介状や診療情報提供書などの必要書類を正確に、かつ効率的に用意することができて、業務生産性が向上するでしょう。
なお、2025年4月より施行されたかかりつけ医機能報告制度については、以下の記事を参考にしてください。
医療DXの推進で業務生産性と患者満足度を向上させる
増大する医療需要と深刻化する人材不足に対応するために、医療DX(デジタルトランスフォーメーション)の推進は効果的です。

医療DXとは、デジタル技術を活用して保健・医療・介護分野のデータを標準化・共有化し、医療の質と業務生産性の向上を図る取り組みです。
医療DXには、大きく分けると、患者さん向けのものと、院内業務向けのものに分けることができます。
| 施策例 | |
| 患者向け医療DX | ・オンライン予約システムやWEB問診票を導入することで、患者の待ち時間を大幅に短縮し、受付業務の負担を軽減する ・オンライン診療で、通院が困難な高齢者や遠隔地の患者にも医療を届ける |
| 院内業務向け医療DX | ・最新の電子カルテやレセコン(レセプトコンピュータ)を導入することで、カルテの記入などにかかる時間を削減する ・会計業務の自動化によって、月末月初のレセプト請求業務の負担が軽減される |
医療DXの各ツールの導入には初期投資が必要ですが、IT導入補助金などの補助金制度を活用することが可能です。
医療DXについては、以下の記事をご覧ください。
選ばれる職場づくりで優秀な人材を確保して定着率を上げる

先ほどお伝えした通り、医療業界の人手不足問題は、今後さらに拍車がかかると考えられています。
それだけに、優秀で末永く働く人材の確保と、離職率の低減はクリニックの経営を大きく左右します。
具体的には、次のように求人採用やスタッフマネジメントを戦略的に強化する必要があるでしょう。
| 継続的な採用活動 | 欠員が出たら求人募集するのではなく、定期的に採用を行う。ただし、力を入れすぎると「人が入らない医院」「すぐ辞めるクリニック」と思われる懸念あり。 |
| SNSを活用した安価な採用活動 | 採用サイトだけでなく、SNSを活用して経営理念や職場環境、働くスタッフの雰囲気などを発信する。 |
| 働きやすい職場環境の構築 | 医療DXなどで業務効率化を図りながら良好な人間関係を築いて離職率の低減を図る。 |
| 教育体制の充実 | 入職後教育プログラムを充実させて、新人スタッフでも安心して業務ができる体制を整える。 |
| 適切な労務管理 | 業務内容や経験に見合った給与や福利厚生を提供する。 |
具体的には、以下の記事を参考にしてください。
【まとめ】今後の医療需要を意識して経営の方向性を考える
以上、2040年に向けた医療需要予測をもとにして、これからの医院・クリニックの生存戦略についてお伝えしました。
診療科目や治療方針、医療機関の規模にもよりますが、現状でも在宅医療や地域間連携への需要シフトは始まっています。
時代の変化に合わせて、高齢者を中心に医療の需要に応える医院づくりが大切になってくると考えられます。
特に、人手不足が進むなかで、「ここで働きたい」と思わせる職場づくりは診療科目や治療方針に関係なく必須になります。
拙著「開業医の教科書®スタートアップの人事・労務戦略」では、医院開業後の求人採用やスタッフマネジメントのコツを詳しく解説しています。
興味のある方は、ぜひご覧ください。
最後までご覧いただきありがとうございました。





監修者
笠浪 真
税理士法人テラス 代表税理士
税理士・行政書士
MBA | 慶應義塾大学大学院 医療マネジメント専攻 修士号
1978年生まれ。京都府出身。藤沢市在住。大学卒業後、大手会計事務所・法律事務所等にて10年勤務。税務・法務・労務の知識とノウハウを習得して、平成23年に独立開業。
現在、総勢52人(令和3年10月1日現在)のスタッフを抱え、クライアント数は法人・個人を含め約300社。
息子が交通事故に遭遇した際に、医師のおかげで一命をとりとめたことをきっかけに、今度は自分が医療業界へ恩返ししたいという思いに至る。
医院開業・医院経営・スタッフ採用・医療法人化・税務調査・事業承継などこれまでの相談件数は2,000件を超える。その豊富な事例とノウハウを問題解決パターンごとに分類し、クライアントに提供するだけでなく、オウンドメディア『開業医の教科書®︎』にて一般にも公開する。
医院の売上を増やすだけでなく、節税、労務などあらゆる経営課題を解決する。全てをワンストップで一任できる安心感から、医師からの紹介が絶えない。病院で息子の命を助けてもらったからこそ「ひとつでも多くの医院を永続的に繁栄させること」を使命とし、開業医の院長の経営参謀として活動している。





















